En septembre dernier, nous avions traité certains aspects de la question délicate des violences gynécologiques et obstétricales (VGO) dont on entend de plus en plus parler ces dernières années. Avec la prolifération de la Covid-19 et confinements obligent, les cas de violences à l’encontre des femmes qui accouchent seraient selon certains acteurs de terrain en hausse dans plusieurs pays du Vieux Continent. Quid chez nous en Belgique ? Comment se prémunir de ces maltraitances qui peuvent être à leur apogée au moment de donner la vie mais qui sont susceptibles de jalonner toute la vie des femmes ? Le politique s’est-il emparé de ce sujet de société ? Autant de questions auxquelles nous allons tenter de répondre dans ce nouveau dossier spécial.
Juriste, blogueuse, lanceuse d’alerte et féministe, Marie-Hélène Lahaye a contribué à faire connaître le sujet des violences gynécologiques et obstétricales au sein de la société civile francophone, mais aussi des médias. Selon elle, les VGO consistent en « tout comportement, acte, omission ou abstention commis par le personnel de santé, qui n’est pas justifié médicalement et/ou qui est effectué sans le consentement libre et éclairé de la femme enceinte ou de la parturiente »[1]. Si les violences obstétricales ont lieu pendant la grossesse et l’accouchement – période pendant laquelle les femmes sont particulièrement vulnérables –, les violences gynécologiques sont, de manière plus large, « des jugements de valeur, paroles ou comportements déplacés que [les femmes] ont eu à subir de la part du personnel de santé autour de leur santé gynécologique et sexuelle »[2].
Recrudescence en France
Depuis un an que nous sommes confinés, notre quotidien a été bouleversé. Nos contacts sociaux, s’ils existent encore, se limitent à de minibulles ; nos déplacements se réduisent au strict minimum et s’accompagnent dorénavant toujours de masques et de gel hydroalcoolique. Nous passons aussi le plus clair de notre temps chez nous, en télétravail pour ceux dont le métier le permet. Si la Covid-19 a donc grandement chamboulé
minibulles ; nos déplacements se réduisent au strict minimum et s’accompagnent dorénavant toujours de masques et de gel hydroalcoolique. Nous passons aussi le plus clair de notre temps chez nous, en télétravail pour ceux dont le métier le permet. Si la Covid-19 a donc grandement chamboulé
notre vie quotidienne en tant que personnes lambdas, elle a également eu une série de conséquences sur les femmes enceintes. Dans les premiers mois de confinement (printemps
2020), certaines ont vu leurs rendez-vous mensuels de routine reportés ou annulés ; d’autres désirant se préparer à l’accouchement se sont vues obligées de le faire en distanciel. Des adaptations bénignes pour celles qui ont dû accoucher sans leur partenaire à leurs côtés ou porter le masque pendant toute la durée du travail et/ou de l’expulsion du bébé, selon l’établissement dans lequel elles se trouvaient. Des faits relevés par une enquête menée par le collectif français « Tout-e-s contre les violences gynécologiques et obstétricales » auprès de 2.700 femmes ayant accouché entre le 15 février et le 31 mai 2020[3]. À la suite de ce vaste coup de sonde national, une carte interactive des pratiques des hôpitaux[4] – reprenant également les témoignages des femmes interviewées – a été réalisée. Voici un témoignage recueilli par le collectif qui va dans ce sens. « Le fait que le papa soit parti 2h après l’accouchement a été très dur et violent émotionnellement… J’ai beaucoup pleuré car il me manquait énormément et j’étais très fatiguée de gérer notre bébé sans lui. On a l’impression de s’être fait voler nos premiers jours de jeunes parents. C’est très dur à encaisser. »[5] Une autre maman ajoute : « Encore une fois en France, le rôle essentiel du papa n’a pas été compris, il n’est pas facultatif. On gardera l’injustice de nos moments de bonheur volés pour toujours. »
Comme l’a constaté le Haut-Conseil à l’Egalité entre les Femmes et les Hommes (HCEfh), les violences obstétricales ont augmenté pendant la pandémie puisqu’elles se sont « généralisées en France »[6].Un phénomène qui n’est pas sans conséquences car, comme nous l’évoquions déjà dans notre dossier de septembre dernier[7], les violences survenues lors de l’accouchement peuvent avoir un impact sur le corps des mères, des bébés et sur leur relation présente et/ou à venir. Les femmes ayant mal vécu leur accouchement ont en outre plus de chances de faire une dépression du post-partum ou un syndrome de stress post-traumatique. Selon Marie-Hélène Layahe, « l’absence d’accompagnant est probablement ce qui a le plus porté atteinte à la santé mentale de la mère [car] l’enquête montre une augmentation de près de 15 points (85 % au lieu de 70 %) des signes de stress post-traumatique ou de dépression post-partum en cas d’absence de l’accompagnant »[8].
L’importance d’être accompagnée
Les scientifiques – et l’OMS ! – sont pourtant unanimes à ce sujet : une présence continue aux côtés de la (future) maman améliore le déroulement de l’accouchement puisque les actes médicalisés sont, dans ce contexte, moins nombreux (pose de la péridurale, usage d’instruments, césarienne, épisiotomie…), que le temps de travail s’en trouve raccourci et que l’accouchement est vécu de manière plus positive. Du côté du nourrisson, les résultats sont aussi au rendez-vous car, à cinq minutes de vie, le bébé enregistre un score d’Apgar[9]
généralement plus élevé[10]. Face à ces conditions d’accouchement parfois largement améliorables, près de 13% des Françaises sondées ont songé à changer d’établissement pour
donner naissance à leur bébé, que ce soit par peur d’être contaminées ou par volonté d’être accompagnées durant l’accouchement ou leur suite de couches. Parmi ces 13% de
femmes, plus d’un quart (25,8 %) a eu « l’envie d’accoucher à domicile en étant accompagnées d’une sagefemme (AAD[11]). 6 % ont envisagé un accouchement non accompagné (ANA), c’est-à-dire sans la présence d’un.e professionnel.le de santé », apprend-on dans le rapport de « Tout-e-s contre les violences gynécologiques et obstétricales »[12]. En bout de course, seules 1,1% des participantes à l’enquête ont accouché à domicile en compagnie d’une sage-femme, et 0,5% à la maison également mais non accompagnée par un.e professionnel.
le de santé. Les résultats de cette vaste enquête ont par la suite été présentés à la Secrétaire d’État aux droits des femmes (Marlène Schiappa, LREM) qui les a accueillis avec enthousiasme puisqu’un groupe de travail intégrant les représentants des sages-femmes, des médecins et des usagères a été créé dans la foulée. Ce même rapport a également été présenté à la Délégation aux droits des femmes de l’Assemblée nationale. Le but dans cette ère post-#MeToo[13] : que les politiques de l’Hexagone s’emparent réellement de la question de la naissance. Et pour cause : en 2021, la première cause de mortalité des mères est le suicide, notamment à cause des mauvaises circonstances dans lesquelles certaines femmes accouchent.
Le flou total en Belgique
Très bien, me direz-vous, mais la France n’est pas la Belgique ! Nous avons effectivement pris le parti de mettre en lumière les conditions d’accouchement en temps de confinement en France car… aucuns chiffres n’existent à l’heure actuelle pour le plat pays. En effet, bien que la Plateforme citoyenne pour une naissance respectée[14] – un collectif regroupant des citoyennes et citoyens, usagères, parents, professionnels de la santé, associations, féministes, représentants de la société civile et revendiquant le droit des femmes à choisir les circonstances de leur accouchement – ait récolté des témoignages parfois accablants de mamans ayant donné la vie en temps de Covid, aucun sondage de grande ampleur comparable à celui mené en France ne permet d’affirmer que les VGO sont concrètement en hausse chez nous depuis un an. Suite à un appel à témoins, nous avons eu l’occasion d’interviewer Margaux Remacle. Détectée Covidpositive lorsqu’elle elle tient son petit Jules dans les bras, Margaux a eu un accouchement rapide, qui s’est très bien déroulé à la Clinique Saint-Pierre (Ottignies). Mais cela s’est aussitôt gâté après l’annonce du résultat du test. « La sage-femme et la gynéco ont de suite reculé de trois pas, ce que j’ai vécu de manière assez brutale et qui ne m’a pas permis de savourer pleinement l’arrivée de mon bébé », explique celle qui a déjà une petite fille de 3 ans et demi. Après 2h de peau à peau avec le nouveau-né, Margaux et son compagnon sont placés « en isolement, tout au bout du couloir, en face d’une autre maman elle aussi Covid positive. On s’est senties comme des pestiférées, surtout que les visites en chambre étaient très rares, parfois une fois par jour pour voir que Jules allait bien. Je n’ose pas imaginer comment cela aurait pu tourner si mon bébé avait par exemple eu un souci respiratoire… », imagine cette résidente d’Orp-Jauche, à l’Est du Brabant wallon. Tout en ayant conscience que les protocoles en milieu hospitalier sont stricts, Margaux aurait souhaité être davantage accompagnée lors de son post-partum. « Heureusement, ma sage-femme a été très à l’écoute et nos échanges ont été quelque part thérapeutiques. J’ai aussi eu l’occasion lors de la visite postnatale de dire ce que j’avais sur le cœur à ma gynéco », poursuit celle qui a pris un congé parental jusque mai pour s’occuper de son fils.
Source : http://www.naissancerespectee.be/wp-content/uploads/2020/11/Durant-laccouchement.jpg
Comme le mentionne à juste titre Florence Guiot, présidente de la Plateforme pour une naissance respectée, « si les femmes ne parlent pas, on ne sait pas […] car il n’existe aucun observatoire de la naissance en Belgique »[15].Cette maman de deux enfants précise tout de même que « là où la Covid a pu renforcer les VGO, c’est qu’elle a mis encore plus le personnel soignant sous pression. […] Ca a été un peu la goutte d’eau qui a fait déborder le vase. Par le fait de devoir s’équiper différemment, de devoir éviter les contacts, on a encore plus freiné le soutien humain et relationnel qui est essentiel pour un accouchement, ce qui met encore plus en lumière tout ce qu’on n’a pas l’occasion de faire dans un hôpital où c’est l’économie qui prime, où on est minutés, où on doit suivre quatre femmes qui accouchent en même temps. Immanquablement, si entre les quatre chambres, on doit chaque fois changer intégralement de tenue, ça prend le temps sur l’accompagnement de la femme. Et donc on évite d’y aller, on limite les passages en chambre et donc effectivement les femmes sont plus seules. Ce qui va à l’encontre d’une des recommandations de l’OMS qui dit que, pour une expérience positive de la naissance, une femme doit pouvoir choisir une personne qui l’accompagne pendant toute la durée de son accouchement. »[16] Un rôle qui peut être endossé par le compagnon / la compagne, une sagefemme libérale ou encore un des membres du personnel soignant.
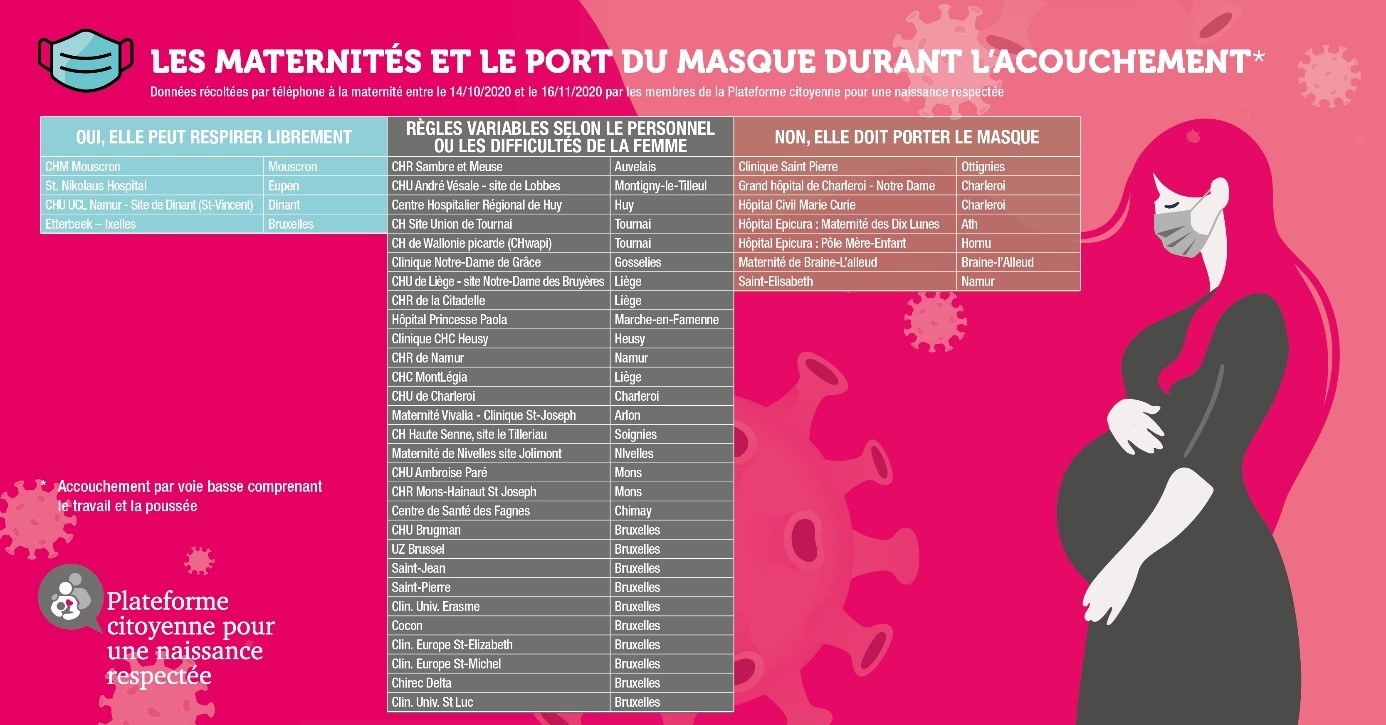
Enquête auprès des maternités
Lassées de ce flou autour du sujet des violences gynécologiques pendant le confinement, les bénévoles de la Plateforme pour une naissance respectée ont décidé à l’automne dernier de mener l’enquête auprès des maternités. Le but : connaître leurs protocoles médicaux en cas d’accouchement, et plus particulièrement concernant le port du masque, la principale pierre d’achoppement durant ces derniers mois. Du 14 octobre au 16 novembre 2020, la dizaine de bénévoles s’est donc fait passer pour des femmes enceintes et a contacté par téléphone les maternités bruxelloises et wallonnes. Résultat des courses : il y a autant de protocoles que d’institutions hospitalières. Sur les 35 maternités sondées, quatre seulement autorisent les femmes à ne pas accoucher masquées (travail et poussée) tandis que 8 les y obligent de A à Z. Enfin, les 29 institutions restantes se trouvent dans une zone grise, c’est-à-dire que le port du masque peut être demandé en présence du personnel, selon le gynécologue présent, lors du travail ou de la poussée. Avec plus de 20.000 vues enregistrées sur Facebook, le collectif de femmes ne s’attendait pas à une telle mise en lumière d’une publication qui relaie, en fin de compte, « seulement des protocoles médicaux », souligne Florence Guiot. Si l’équipe de bénévoles a reçu des réactions différentes de la part des maternités (déni/contestation des
résultats publiés…), deux effets positifs sont à relever : les remerciements des mamans pour avoir publié ces informations capitales et ceux, aussi, d’une dizaine de maternités qui ont par
la suite fait évoluer leurs protocoles ou communiqué clairement à propos de ceux-ci sur leur site Internet ou leurs réseaux sociaux. Une victoire pour Florence. « Tout ce qu’on demande, c’est que les femmes puissent choisir sur base d’une information donnée »[17], poursuit notre interlocutrice. « Avant l’information n’était pas donnée. Ou du moins pas publiquement, officiellement. »[18]
Pour la Plateforme, il est aberrant de demander aux futures mamans de porter le masque pendant l’accouchement, à n’importe quel moment que ce soit, car c’est un événement éprouvant sur le plan physique mais aussi émotionnel. Leur crédo : « qu’on équipe toutes les sages-femmes et gynécologues de protections adéquates. Car ce n’est pas aux femmes de protéger les soignants, mais aux soignants de protéger les femmes. »[19] Enfin, plus que jamais, le collectif rappelle que « le one-to-one » (une femme = une sage-femme) a tout son sens. Une mesure que recommande de nombreux professionnels de santé dont fait partie Anna Roy[20], sagefemme (re)connue dans l’Hexagone : « je demande une sage-femme par
salle d’accouchement. C’est une mesure qui n’est pas du tout délirante, en Angleterre ils le font, en Finlande [ils le font,] etc. » La pandémie que nous vivons depuis des mois est l’occasion de rappeler les quatre revendications portées par la Plateforme depuis 2014, année de sa création[21] :
> Une information systématique et complète sur le déroulement physiologique de l’accouchement, ses professionnels, les lieux où accoucher
> Une transparence sur les pratiques hospitalières et extra-hospitalières, notamment les taux d’interventions
> Une prévention des interventions médicales non justifiées et/ou sans le consentement éclairé de la patiente
> Un renforcement des compétences et de la complémentarité des différents professionnels de la naissance.
Bonne nouvelle cependant : ce flou concernant la potentielle prolifération des violences gynécologiques et obstétricales suite à l’arrivée de la Covid-19 dans nos vies sera dissipé d’ici le mois de mai, période à laquelle la Plateforme citoyenne pour une naissance respectée sondera, via un formulaire en ligne, les mamans ayant accouché avant et pendant la Covid. Le but : comparer le traitement des mamans lors de leur accouchement afin de voir si les violences obstétricales ont augmenté sous l’effet du coronavirus. Affaire à suivre, donc !
Aussi du positif
Si les témoignages de mamans ayant vécu des accouchements rendus difficiles par le contexte sanitaire (obligation du port du masque, séparation avec leur compagnon/ compagne, accouchement en solo…) existent, il y a aussi des mères pour qui la mise au monde de leur enfant s’est heureusement bien passée. C’est le cas de Fanny. Mi-octobre dernier, elle donne naissance à Marius, son deuxième enfant, au CHR de Namur. Et en garde un bon souvenir. « A l’époque, on n‘était pas encore reconfinés mais seul le papa et les autres enfants de la fratrie pouvaient venir voir la maman à l’hôpital une fois qu’elle avait accouché »[22], se souvient la jeune femme de 34 ans. « C’était chouette car on était entre nous. Les consignes étaient claires mais elles restaient souples. Normalement, les frères et sœurs pouvaient venir une fois par jour pendant 1h. Et puis, en fait Adam, notre aîné, restait 2h. Tant qu’on était calmes, il n’y avait pas de souci. » Malgré le fait que Fanny aurait aimé avoir ses proches autour d’elle à la maternité, elle reste optimiste. « C’était positif d’avoir peu de visites. Ici, on n’a pas eu ce rassemblement de famille mais on a eu d’autres moments avec Adam. Quand il venait, il n’y avait personne d’autre donc on pouvait être totalement attentifs à lui. Je pense qu’Adam a très bien vécu l’arrivée de son petit frère, notamment grâce à ce contexte-là. » En bout de course, la neuropsychologue n’a « pas senti de différences dans l’encadrement du personnel soignant, même si effectivement, je trouve qu’on se sent moins bien entourées à cause du Covid ».
Expérience positive aussi pour Ludivine qui a accouché de jumelles au mois de septembre dans la région de Charleroi, à Gosselies. « Comme j’avais des monitorings chaque semaine à l’hôpital, je savais déjà comment l’accouchement programmé – une césarienne – allait se passer », déclare cette vendeuse dans le domaine du textile de 22 ans. « Mon compagnon a pu m’accompagner. Nous avons tous les deux porté le masque en salle d’accouchement, tout comme le personnel soignant. » Selon Ludivine, en dépit du contexte sanitaire, le personnel s’est montré à l’écoute de ses besoins. « Je n’ai pas dû porter le masque en permanence. Lorsque les contractions ont été douloureuses, ils ont accepté que j’enlève mon masque pour pouvoir respirer correctement ». Seul petit bémol selon la jeune maman : le fait que « mon compagnon ne puisse pas dormir avec nous. J’aurais aimé qu’il puisse rester plus longtemps à nos côtés, et pas juste le temps des heures de visites ».

L’autodéfense féministe
Parce que, tout au long de sa vie, une femme est susceptible de vivre des maltraitances (lors de visites chez le gynéco, lors de la grossesse, de l’accouchement, à la ménopause…), il est utile et salvateur de savoir identifier ces différents types de violences, mais aussi savoir y faire face. Dans ce contexte, l’autodéfense féministe – qui va bien plus loin que l’autodéfense physique à laquelle on pense de prime abord – peut être d’une grande aide. Et pour cause : il s’agit d’une approche globale de la prévention des violences, où notre corps peut être un véritable outil d’émancipation personnelle. Pour ce faire, il s’agit d’être à l’écoute de son corps et des messages qu’il peut nous envoyer. « Le corps est une formidable machine qui nous envoie des signaux (du stress) quand nos limites personnelles ne sont pas respectées »[23], explique Irène Zeilinger, notamment formatrice en auto-défense chez Garance. « Certaines femmes doivent parfois réapprendre à écouter leur corps pour être réceptive à ces signaux si par le passé elles ont eu l’habitude de les nier. » La directrice de Garance rappelle l’importance du consentement, qui va bien plus loin qu’un simple « oui » et qui revêt le fait que la femme « a été informée, sans pression, aux actes réalisés. Il y a de fait de la violence quand la personne est brusquée, mise sous pression, et qu’on lui cache certaines informations »[24].
Un consentement primordial qui fait partie de la loi relative aux droits du patient de 2002 (voir tout le détail de cette loi dans le CALepin numéro 99). Afin de faire savoir à quelqu’un(e) lorsqu’une de nos limites personnelles est enfreinte, on peut exprimer à l’autre notre malaise de manière verbale (voir la technique des 3 phrases ci-dessous), essayer de trouver un scénario alternatif à celui qui est en train de se dérouler[25], faire appel à une personne tierce lorsque notre parole n’est pas entendue, définir au préalable une stratégie avec son/sa partenaire pour éviter telle ou telle dérive… Lors d’un accouchement, le compagnon ou la compagne de la future maman peut par exemple jouer le rôle de garde-fou auprès des professionnels de santé, dans le cas où l’un des souhaits de la maman serait sur le point de ne pas être respecté (épisiotomie, césarienne…). Vous n’êtes toujours pas satisfaite malgré vos tentatives d’amélioration de la situation ? Libre à vous de partir et de changer par la suite de professionnel.le[26] ou de lieu de soins. Si vous n’avez pas réussi à exprimer votre mécontentement sur le moment, sachez qu’il n’est jamais trop tard pour transformer cette expérience en positif, de lui donner du sens. Il vous est toujours possible par la suite de reprendre rendez-vous avec le.a professionnel.le en question pour lui raconter votre version des faits, de vous confier dans le cadre d’un groupe ou cercle de parole… Être entendue vous fera déjà du bien. Les faits peuvent aussi être reconnus mais sachez que la loi liée aux droits du patient « ne prévoit pas de sanction. C’est alors le régime juridique général qui s’applique : la responsabilité civile ou pénale », apprend-t-on dans la publication « Zones à défendre » édité par huit ASBL[27]. Ayez à l’esprit que porter plainte contre un.e professionnel.le de la santé n’est jamais une mince affaire, même en cas de preuves suffisantes. Pour être accompagnée dans la défense de vos droits, vous pouvez contacter l’association Femmes de Droits-Droits des femmes ou encore Prémisse ASBL.
La balle dans le camp du politique
Si la notion de VGO est encore assez récente chez nous, au Mexique, en Argentine et au Vénézuela, il existe une loi qui vise à lutter contre cette forme de violence faites aux femmes. « Si l’Amérique latine est très avancée, l’Europe est à la traîne et a très peu agi dans ce sens. En France, en Espagne, en Belgique et un peu partout en Europe et dans la Méditerranée, la question des violences sort de plus en plus des seuls milieux féministes pour atteindre un plus grand public, des enquêtes sont menées par des associations féministes, par les hôpitaux eux-mêmes, et pourtant, l’État retarde la mise en place de réponses politiques »[28]. En Belgique francophone, le monde politique commence tout juste à s’emparer de cette question des accouchements masqués puisque Sarah Schlitz, Secrétaire d’État belge à l’Égalité des genres (ECOLO) a interrogé la Ministre fédérale (OpenVLD) de la Santé publique, Maggie De Block, à ce propos. Laurence Zanchetta, députée PS, et Séverine de Laveleye, députée ECOLO, ont quant à elles posé une question à ce sujet à la Chambre, en
commission santé.
|
Première phrase : décrire le problème |
Deuxième phrase : décrire le ressenti | Troisième phrase : décrire la solution |
| Vous ramenez mes problèmes de santé à mon poids. | Je ne me sens pas prise en compte. | Faites vos examens comme pour n’importe quelle autre femme. |
| Vous me dites qu’il faut faire un frottis. | Ça m’étonne. | Expliquez-moi pourquoi c’est nécessaire. |
| Vous me demandez de parler de mes pratiques sexuelles pour un don de sang. | Ça choque. | Je vous demande de respecter ma vie privée. |
| Vous jugez mon choix. | Ça me révolte. | Gardez vos opinions pour vous. |
| Vous ne me présentez qu’un seul médica ment comme solution. | Je me sens forcée de le prendre. | Expliquez-moi les autres options. |
| Vous me dites que je vais mourir si je ne fais pas comme vous voulez. | Ça m’angoisse. | Prenez le temps de m’expliquer les risques de chaque alternative. |
| Vous touchez mon vagin sans me demander, ou sans prévenir. | Je me sens violentée. | Ne le faites jamais plus ! |
| Vous ne me prenez pas au sérieux quand je dis que j’ai mal. |
Ça m’insupporte. | Faites-moi cette péridurale tout de suite ! |
| Vous me demandez si j’ai eu un problème avec la contraception. | Ça me fait me sentir bête. | Sachez que, très souvent, il n’y a pas de lien entre une demande d’IVG et un problème de contraception. |
Source : « Zones à défendre. Manuel d’autodéfense féministe dans le cadre de la consultation », par Femmes et Santé, en collaboration avec Bruxelles Laïque, Femmes de droit – Droits des femmes, le GACEPHA, Garance, la Plateforme pour une Naissance Respectée et WomenHelpWomen, 2020.7
Nous l’avons par ailleurs perçu en filigrane tout au long de ce dossier : la mise sous pression (financière, matérielle, liée au contexte sanitaire…) des professionnels de soins de santé les conduit parfois à devenir maltraitants avec leurs parturientes. Si les femmes ont encore du chemin à faire pour s’informer sur leur corps et s’emparer de la question de la féminité, il revient au politique de refinancer convenablement le secteur médical afin de permettre à nouveau aux soignants de travailler dans de bonnes conditions[29]. La pandémie actuelle nous a largement montré l’importance de ce secteur mais aussi sa fragilité. Au politique à présent de faire les efforts budgétaires nécessaires pour lui redonner dignité et motivation.
Outre des conditions de travail propices à la bienveillance et au respect, le personnel soignant nécessite d’être sensibilisé et formé à la question des VGO et à ses multiples dimensions, ce qui n’est pas le cas actuellement. Il en est de même pour le vaste champ des mutilations génitales féminines (MGF) que nous n’avons pas eu l’occasion de traiter dans ce dossier (une prochaine fois peut-être !). Il est impensable
encore à l’heure actuelle que les professionnels du corps humain – qui plus est féminin – tels que les
gynécologues, les obstétriciens, les infirmiers et les sages-femmes ne soient pas familiarisés au concept des VGO. « La sensibilisation auprès du milieu médical est fondamentale pour pouvoir diffuser les bonnes pratiques. Cela passe par une remise en question du métier via les ordres nationaux des médecins afin d’établir des recommandations pour la prévention des violences. Par exemple, en créant « une commission de promotion de la bientraitance en gynécologie. Le suivi de ces recommandations peut être envisagé par la formation spécifique des gynécologues obstétriciens.nes pour les sensibiliser – et leur donner des outils pour créer de nouveaux protocoles qui laissent le corps de la femme fonctionner correctement en gardant une sécurité médicale. Les autres membres des équipes doivent être formés pour qu’ils accordent une place importante à la relation entre le personnel soignant et les patient·e·s, la notion de consentement éclairé, l’égalité entre les femmes et les hommes, l’accueil des personnes LGBTQI, des personnes en situation de handicap et des personnes vulnérables, la communication, la prévention du sexisme et des violences et à la promotion d’une approche humaine des soins. »[30]
Conclusion
Comme nous le rappelions à juste titre il y a quelques mois, les femmes doivent encore s’emparer de la question de la naissance. Les VGO qui ont encore lieu de nos jours le prouvent : si les femmes n’osent pas dire qu’elles sont mal à l’aise avec tel(le) praticien(ne), dans telle position ou durant tel examen, qui d’autre qu’elles sera en mesure de le faire ? Heureusement, les outils et techniques pour s’affirmer et faire valoir ses droits existent de nos jours et se font de plus en plus connaître, notamment via le web et le travail assidu des associations féministes. Mais les femmes ne sont pas seules maîtresses à bord du paquebot Féminité. Les praticien.ne.s ont tout intérêt à revoir leurs façons de travailler et leur prise en charge des patientes, au risque de pâtir d’un mauvais bouche à oreille. Les lignes bougent, et la relève sera, on l’espère, davantage familiarisée au concept sensible des violences gynécologiques et obstétricales. Comme l’écrit très justement le collectif La Bâtarde, « il reste un long chemin devant nous pour supprimer les violences, avec la mobilisation de toute la société. Sans mettre en danger les acquis des femmes en matière d’accès aux soins, d’accès aux antidouleurs et d’accès à la justice… ». Un long chemin qui ne sera
possible et durable que s’il est réalisé main dans la main avec le politique, hommes et femmes confondus. La lutte contre les VGO ne doit plus être l’affaire uniquement de nos mères, de nos femmes, de nos filles. Elle doit intéresser, concerner et animer chaque personne sensible au respect des droits humains.
Annabelle Duaut
« LA VIOLENCE VIENT SOUVENT DU MANQUE DE TEMPS QU’ON CONSACRE AUX MAMANS »
Les confinements que nous avons connus (et que nous connaissons encore à l’heure d’écrire ces lignes) ont eu des conséquences concrètes sur la façon d’accoucher des femmes, mais aussi sur les sages-femmes qui accompagnent les (futures) mamans pendant la grossesse, au moment de l’accouchement et une fois que bébé est là. Vinita Hainaut-Das, sage-femme depuis 16 ans – dont 11 en libérale – est de celles-là. Qu’est-ce que la Covid-19 a changé dans l’exercice de sa profession depuis un an ? A-t-elle vu, pour sa part, les VGO augmenter ? Entretien.
Quels impacts concrets sur l’exercice de votre métier la Covid-19 a-t-elle engendré ?
Depuis mars 2020, j’ai reçu plus de demandes d’accompagnement pour un accouchement à domicile (AAD). D’habitude, ce type de demandes résultent d’un vrai choix, d’une conviction du couple, dès les premiers mois de grossesse. Cela nous laisse le temps d’assurer un suivi médical de la future maman. Ici, j’ai reçu des demandes très tardives – parfois à quelques semaines de l’accouchement – car certaines femmes, surtout au printemps dernier, ont eu peur d’accoucher à l’hôpital. Elles stressaient à l’idée d’attraper le coronavirus mais aussi de subir certaines contraintes (port du masque, accélération des accouchements par manque de temps à y consacrer…). Ces demandes d’AAD étaient formulées selon moi pour de mauvaises raisons et je n’y ai donc pas donné suite. Secundo, j’ai reçu globalement moins de demandes de préparations à l’accouchement, notamment parce que les cours en piscine n’ont pas pu reprendre. D’un autre côté, plus de mamans étaient demandeuses que je suive leur grossesse d’un point de vue médical car elles trouvaient que les visites chez leurs gynécologues étaient bâclées à cause de la crise sanitaire. Enfin, depuis mars 2020, les mamans n’ont plus le droit d’être accompagnées par une sage-femme ou une doula[31] pendant l’accouchement à l’hôpital car seul un accompagnant – très souvent le papa – est désormais permis. C’est très dommageable pour les mamans car on sait comme la sécurité émotionnelle et affective est primordiale pour qu’un accouchement se passe au mieux.

Avez-vous eu des échos de certaines violences vécues par des jeunes mamans ?
Une de mes patientes, Margaux[32], a été dépistée Covid-positive lors de son accouchement et traitée « comme une pestiférée » car mise « en isolement » à la maternité. J’ai aussi entendu qu’un hôpital de la région de Namur demandait aux mamans Covid-positives de se tenir à deux mètres de leur bébé lorsque celui-ci dormait. Celles qui allaitaient devaient par ailleurs désinfecter leurs seins après la tétée alors qu’on connait les bienfaits du peau à peau avec les nouveau-nés[33]. Je constate que, de manière générale, il y a une amélioration dans la prise en charge des VGO mais que, très souvent, la violence vient du manque d’accompagnement, de temps, qu’on consacre aux mamans.
Avez-vous observé certaines réactions chez les femmes enceintes dues à la Covid-19 ?
Chez certaines mamans, j’ai remarqué une hausse de l’anxiété une fois de retour à la maison, en post-partum. Elles culpabilisent d’avoir donné naissance à un enfant dans un monde anxiogène. Le fait que les papas n’aient parfois pas pu être présents lors des examens (les trois échographies principales de la grossesse) a été vécu comme une violence pour les pères qui n’ont pas été pris en compte dans l’arrivée du bébé. Ces derniers étaient donc ravis de pouvoir participer aux cours individuels de préparation à l’accouchement que je dispense.
Avez-vous constaté des effets positifs engendrés par le coronavirus ?
Oui, du côté des visites à la maternité. Cela a été positif pour les mamans que j’ai suivies car elles sont rentrées à la maison davantage reposées. Là aussi, les visites ont été plus restreintes que d’habitude ou du moins beaucoup plus limitées dans le temps. On est quelque part passé de visites de courtoisie à des visites essentielles, pour déposer une course ou un petit plat fait maison. Les suivis de grossesses normales ont aussi été réduits au strict minimum, ce qui n’est pas une mauvaise chose quand l’on voit tous les examens complémentaires (prises de sang, échographies, prélèvements…) que certaines mamans devaient réaliser avant la crise sanitaire.
Propos recueillis par Annabelle Duaut
Sources et informations complémentaires
- [1] Article « Qu’est-ce que la violence obstétricale ? », blog « Marie accouche-là », Marie-Hélène Lahaye, 9 mars 2016. Plus plus de détails sur cette définition, consultez le numéro 99 du CALepin.
- [2] Définition des violences gynécologiques et obstétricales, Wikipédia.
- [3] « Conjoint interdit, masque, déclenchement : l’explosion des violences obstétricales », Mediapart, Marie-Hélène Lahaye, 13 août 2020.
- [4] Carte interactive réalisée par le collectif Tou.te.s contre les violences obstétricales et gynécologiques le 30 juin 2020.
- [5] « Conjoint interdit, masque, déclenchement : l’explosion des violences obstétricales », Marie-Hélène Lahaye, blog « Marie accouche-là », 13 août 2020.
- [6] « Les violences obstétricales ont augmenté pendant la période de Covid-19 », Tiphanie Bénard, site de Psychologies Magazine, 7 juillet 2020.
- [7] Cf notre dossier « Haro sur les violences gynécologiques et obstétricales », CALepin n°99.
- [8] Propos tirés d’un entretien réalisé le 3 février 2020 avec Florence Guiot.
- [9] Selon le site Parents.fr, le score d’Apgar est une évaluation de la vitalité d’un nouveau-né reposant sur cinq critères : la fréquence cardiaque, la respiration, le tonus musculaire, la réactivité et la coloration du nouveau-né. Une note de 0 à 2 points est attribuée à chacun de ces critères en fonction de leur intensité. Le score est calculé à 1, 3, puis 5 minutes après la naissance.
- [10] Informations tirées de l’article « Conjoint interdit, masque, déclenchement : l’explosion des violences obstétricales », Marie-Hélène Lahaye, blog « Marie accouche-là », 13 août 2020.
- [11] Accouchement à domicile.
- [12] « Rapport d’enquête sur la grossesse, l’accouchement et le post-partum pendant l’épidémie de Covid19 », Sonia Bisch, Chloé Bernard, Aliénor Rigaux et Juliette Berthold, juillet 2020.
- [13] Mouvement social encourageant la prise de parole des femmes, afin de faire savoir que le viol et les agressions sexuelles sont plus courants que ce qui est souvent supposé, et afin de permettre aux victimes de s’exprimer sur le sujet.
- [14] Plus d’infos sur : www.naissancerespectee.be
- [15] Propos tirés d’un entretien réalisé le 3 février 2020 avec Florence Guiot.
- [16] Idem.
- [17] Propos tirés d’un entretien réalisé le 3 février 2020 avec Florence Guiot.
- [18] Idem.
- [19] Informations issues de l’article « Le Covid, une occasion de renforcer la perte de droits dans la salle d’accouchements ? », www.naissancerespectee.be, 18 novembre 2020.
- [20] « Anna Roy, sage-femme : Oui, on est maltraitants ». Interview diffusée le 25 février 2021 sur la chaîne Facebook de Brut.
- [21] Les revendications complètes de l’association sont disponibles via le lien : www.naissancerespectee.be
- [22] Propos tirés d’un entretien réalisé le 5 février 2021.
- [23] Propos d’Irène Zeilinger tirés de l’émission « Sécurité et autodéfense féministe » diffusée le 22 janvier 2021 par le Festival des Libertés.
- [24] Idem.
- [25] Par exemple, si la position gynéco vous incommode, vous pouvez demander celle à l’anglaise où vous êtes disposée sur le côté.
- [26] Le site Go to Gynéco ! conseille par exemple des professionnels « safe » aux femmes ayant des relations sexuelles avec d’autres femmes.
- [27] « Zones à défendre. Manuel d’autodéfense féministe dans le cadre de la consultation », par Femmes et Santé, en collaboration avec Bruxelles Laïque, Femmes de droit – Droits des femmes, le GACEPHA, Garance, la Plateforme pour une naissance respectée et WomenHelpWomen, 2020.
- [28] « Quelles réponses politiques ? », blog de la Bâtarde, 23décembre 2019.
- [29] Pour rappel, des coupes importantes dans les budgets de la santé ont été réalisées dans tous les pays européens ces dernières années. Cf « Quelles réponses politiques ? », blog de la Bâtarde, 23 décembre 2019.
- [30] « Quelles réponses politiques ? », blog de la Bâtarde, 23 décembre 2019.
- [31] Ce mot d’origine grecque désigne la figure féminine qui se tenait autrefois auprès de la sage-femme. Son travail est donc complémentaire au suivi médical de cette dernière. Elle peut aussi répondre au besoin de communication entre les parents et le corps médical. Après la naissance, elle se propose d’accompagner la maman au niveau de l’allaitement (point commun avec la sage-femme), elle prodigue des conseils sur le portage et propose son aide dans l’organisation de la vie quotidienne.
- [32] Témoignage à lire dans notre article principal.
- [33] Le peau à peau permet notamment d’enrichir le système immunitaire du bébé via le contact avec le biotope de la maman.




